Nota
Proceso postoperatorio crosslinking: qué debes y no debes hacer
Creado por: Equipo médico Bogotá Laser
26 febrero, 2025
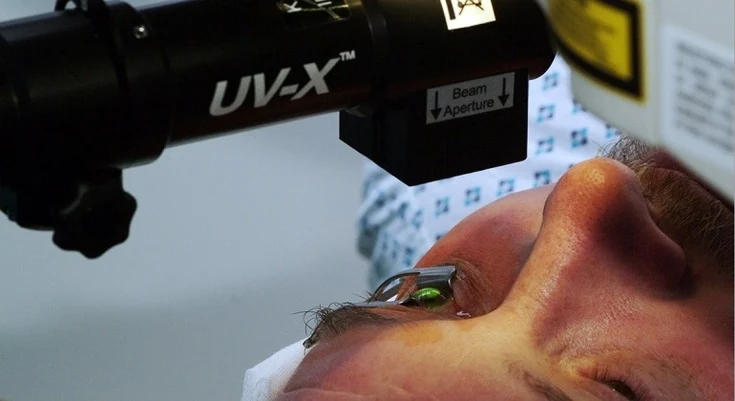
El crosslinking corneal es un procedimiento oftalmológico diseñado para tratar el queratocono progresivo, fortaleciendo la córnea para prevenir su deformación. Aunque se trata de una técnica mínimamente invasiva y con un alto grado de efectividad, el proceso postoperatorio juega un papel crucial para asegurar el éxito del tratamiento y evitar complicaciones. Si deseas conocer los cuidados, recomendaciones y aspectos clave que debes considerar tras someterte a esta cirugía, ¡presta mucha atención a la información que compartiremos en este artículo de Bogota Laser Ocular Surgery Center;
Importancia de los cuidados postoperatorios
El éxito del crosslinking corneal no solo depende del procedimiento en sí, sino también del cumplimiento riguroso de los cuidados postoperatorios. Esta etapa es fundamental para garantizar:- Promueven la correcta cicatrización de la córnea: después del crosslinking, la córnea necesita tiempo para reparar las microlesiones creadas durante el procedimiento. Los cuidados postoperatorios, como evitar frotarse los ojos o usar lentes de contacto terapéuticos, permiten que la córnea cicatrice de manera uniforme y sin interrupciones. Este proceso es crucial para que los enlaces de colágeno generados durante la intervención se estabilicen y fortalezcan, evitando futuras deformaciones.
- Previenen infecciones oculares: durante los días posteriores al procedimiento, la córnea es más vulnerable a infecciones debido a la manipulación realizada durante la cirugía. El uso de colirios antibióticos, combinado con una higiene adecuada y la protección de los ojos contra agentes externos, reduce significativamente el riesgo de infecciones que podrían comprometer la salud ocular y los resultados del tratamiento.
- Garantizan la estabilidad de la córnea: uno de los principales objetivos del crosslinking es detener la progresión del queratocono y estabilizar la forma de la córnea. Estos cuidados especiales ayudan a mantener esa estabilidad al minimizar los riesgos de inflamación, irritación o traumas que puedan interferir con el fortalecimiento estructural de la córnea tras la intervención.
Acciones recomendadas después del procedimiento
Para promover una recuperación rápida, prevenir complicaciones y asegurar resultados óptimos, los expertos sugieren:- Usar lentes de contacto terapéuticas: estas lentes tienen una doble función: proteger la córnea mientras cicatriza y reducir molestias como la sensación de cuerpo extraño. Es fundamental no retirar estas lentes por tu cuenta; el médico será quien determine cuándo es el momento adecuado para hacerlo, generalmente entre 5 y 7 días después de la cirugía.
- Proteger los ojos de la luz solar: la sensibilidad a la luz es común después del crosslinking, por lo que se recomienda el uso constante de gafas de sol con protección UV. Estas gafas no solo ayudan a reducir las molestias causadas por la exposición a la luz solar, sino que también protegen la córnea de posibles daños adicionales durante su proceso de recuperación.
- Mantener reposo relativo: aunque este tipo de cirugía de ojos es un procedimiento ambulatorio, se recomienda evitar actividades intensas durante los primeros días. Descansar adecuadamente permite que la córnea inicie su proceso de cicatrización sin interferencias externas. Durante este periodo, evita actividades que requieran un esfuerzo visual prolongado.
Medicamentos y lubricantes oculares: cómo usarlos
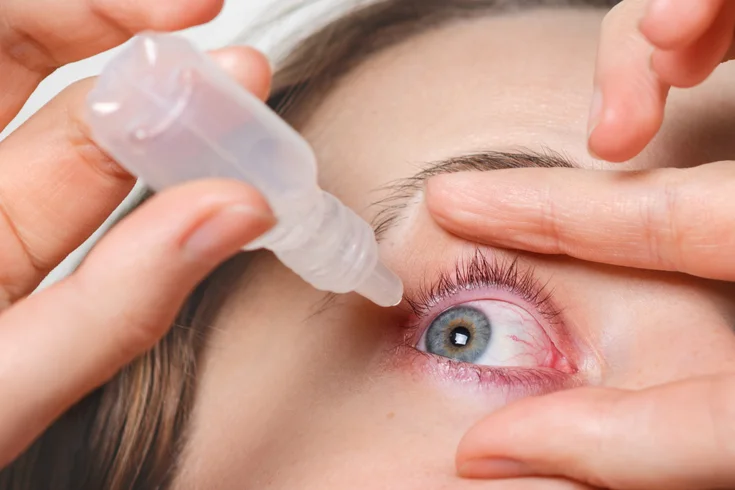 Ciertos productos no solo ayudan a prevenir complicaciones, sino que también alivian molestias y optimizan la recuperación de la córnea tras el procedimiento. Conoce algunos de ellos a continuación:
Ciertos productos no solo ayudan a prevenir complicaciones, sino que también alivian molestias y optimizan la recuperación de la córnea tras el procedimiento. Conoce algunos de ellos a continuación:
- Gotas antibióticas: estas gotas son fundamentales para prevenir infecciones oculares. El oftalmólogo recetará un colirio antibiótico específico, que debe aplicarse estrictamente según las indicaciones. Por lo general, se utilizan durante la primera semana tras la cirugía, con una frecuencia que puede variar de 2 a 4 veces al día. Es importante asegurarse de que las manos estén limpias antes de la aplicación y evitar que el gotero entre en contacto con el ojo o cualquier superficie para prevenir la contaminación del producto.
- Colirios antiinflamatorios: los colirios ayudan a reducir la inflamación ocular y las molestias asociadas al procedimiento, como enrojecimiento o hinchazón. Su uso es esencial durante las primeras semanas del postoperatorio, pues contribuyen al proceso de cicatrización de la córnea. Se recomienda aplicarlos según la dosis indicada por el médico, que suele ser de 2 a 3 veces al día. Al igual que con las gotas antibióticas, es crucial mantener una técnica de aplicación adecuada para garantizar su eficacia.
- Lágrimas artificiales: la sequedad ocular es una molestia común tras el crosslinking, especialmente durante los primeros meses de recuperación. Las lágrimas artificiales son un recurso indispensable para mantener los ojos hidratados y aliviar la sensación de cuerpo extraño o ardor. Estas gotas se pueden aplicar varias veces al día, según sea necesario, y son particularmente útiles antes de realizar actividades visuales como leer o usar dispositivos electrónicos. Es recomendable elegir productos libres de conservantes para evitar irritaciones adicionales.
Actividades que deben evitarse tras el crosslinking
- Frotarse los ojos: este es uno de los mayores riesgos tras el crosslinking, ya que puede causar daños en la córnea, como desprendimiento o desplazamiento de las lentes de contacto terapéuticas, además de aumentar el riesgo de infecciones. Durante las primeras semanas, se recomienda ser extremadamente cuidadoso y, si sientes molestias o picazón, usar lágrimas artificiales para aliviar la sensación en lugar de tocarte los ojos.
- Nadar o usar jacuzzis: las piscinas, jacuzzis, lagos y el mar contienen bacterias y otros microorganismos que pueden causar infecciones graves en los ojos tras el procedimiento. Estas actividades deben evitarse durante al menos dos semanas, o hasta que el oftalmólogo confirme que es seguro retomarlas. Incluso después de este periodo, se recomienda usar gafas de natación para proteger los ojos en entornos acuáticos.
- Practicar deportes de contacto: deportes como fútbol, boxeo, artes marciales o cualquier actividad que implique riesgo de golpes deben evitarse durante las primeras 4 semanas. Un impacto en los ojos podría dañar la córnea en recuperación o desplazar las lentes de contacto terapéuticas. Los deportes menos agresivos, como yoga o caminatas, pueden retomarse antes, siempre con la aprobación del médico.
- Uso prolongado de pantallas: durante los primeros días tras el crosslinking, es importante limitar el tiempo frente a dispositivos electrónicos como computadoras, teléfonos móviles y televisores. El esfuerzo visual prolongado puede causar fatiga ocular y sequedad, ralentizando el proceso de recuperación. Si es necesario utilizarlos, haz pausas frecuentes y aplica lágrimas artificiales para mantener los ojos hidratados.
- Aplicación de maquillaje en los ojos: los cosméticos en los ojos, como rímel, delineador o sombras, deben evitarse durante al menos dos semanas. Estos productos pueden introducir partículas o bacterias que aumentan el riesgo de irritación o infecciones. Una vez que sea seguro retomar su uso, asegúrate de utilizar productos nuevos o desinfectados para prevenir la contaminación.
- Conducir durante los primeros días: debido a la visión borrosa y la sensibilidad a la luz que suelen presentarse tras el procedimiento, es importante evitar conducir hasta que el oftalmólogo lo autorice. La seguridad del paciente y de otros en la vía debe ser una prioridad, por lo que se recomienda esperar hasta que la visión sea clara y estable.
¿Cuánto tiempo dura la recuperación?
- Primeros días (0-4 días): en los primeros días después del procedimiento, es común experimentar molestias como sensación de cuerpo extraño, lagrimeo constante, enrojecimiento ocular y sensibilidad a la luz. Estos síntomas son resultado del proceso de cicatrización inicial y del uso de lentes de contacto terapéuticas. La visión puede estar borrosa o fluctuante durante este periodo.
- Primera semana (4-7 días): hacia el final de la primera semana, los síntomas más intensos suelen disminuir, y los pacientes comienzan a notar una mejora en la comodidad ocular. Sin embargo, la visión puede seguir siendo variable, y es normal que aún haya una ligera sensibilidad a la luz.
- Primeras semanas (2-4 semanas): para este periodo, la córnea continúa cicatrizando y estabilizándose. La visión puede fluctuar entre días claros y borrosos, lo cual es completamente normal en esta etapa. Como mencionamos anteriormente, los pacientes deben evitar actividades que impliquen esfuerzo físico intenso o contacto directo con los ojos, como deportes de contacto o natación.
- Primeros meses (1-3 meses): la mayoría de los pacientes experimenta una mejora gradual en su visión y comodidad ocular durante los primeros tres meses. A pesar de que la recuperación visual completa puede tardar más tiempo, en esta etapa la córnea suele haber alcanzado un nivel significativo de estabilización. Los cambios estructurales provocados por el crosslinking, como el fortalecimiento de las fibras de colágeno, comienzan a notarse, lo que reduce la progresión del queratocono. Es posible que durante este periodo se sigan utilizando lágrimas artificiales para combatir la sequedad ocular.
- A largo plazo (3-12 meses): los resultados finales de esta cirugía de ojos en Bogotá o en cualquier otra ciudad del país, pueden observarse entre los 6 y 12 meses posteriores al procedimiento. En este tiempo, la córnea alcanza su máxima estabilidad y los beneficios del tratamiento se consolidan. Aunque el objetivo principal es frenar la progresión del queratocono, algunos pacientes también notan una ligera mejora en su agudeza visual y en la forma de la córnea.
Síntomas normales y señales de alarma
Es fundamental saber distinguir entre los síntomas normales del postoperatorio y aquellos que requieren atención médica inmediata:-
Síntomas usuales
- Sensación de cuerpo extraño o picazón leve.
- Lagrimeo constante y sensibilidad a la luz.
- Enrojecimiento ocular que disminuye progresivamente.
- Visión borrosa o fluctuante durante las primeras semanas.
-
Señales de alarma:
- Dolor intenso o persistente que no mejora con analgésicos.
- Secreción ocular amarilla o verdosa, indicativa de infección.
- Pérdida repentina de la visión o aparición de sombras.
- Aumento constante del enrojecimiento o inflamación del ojo.



